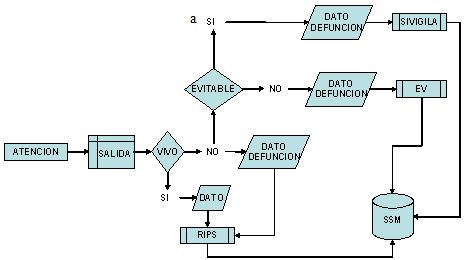
La cuestión que plantea la implementación de este mecanismo de protección es el de determinar el grado de exigibilidad del derecho a la salud a través de la acción de tutela, ya que en principio, por su carácter programático, exigen otras formas de protección, amparadas en un manejo de las finanzas del Estado para su promoción y desarrollo, ya que existen variados mecanismos que apuntan a la protección del mismo derecho y no necesariamente implican el uso de la acción de tutela:
Acción pública de inexequibilidad ante la Corte Constitucional.
- Acción pública de nulidad ante el Consejo de Estado.
- Controles administrativos sobre la prestación de servicios de salud, sus administradoras y los responsables de aportar al sistema, que ejercen principalmente a través de derechos de petición y queja ante la Superintendencia de Salud.
- Acciones populares y de cumplimiento.
Es por lo anterior, que el derecho a la salud solo puede ser amparado a través de la acción de tutela bajo ciertas condiciones:
Presupuestos esenciales para que proceda la tutela en defensa de la salud
Según el artículo 5 del Decreto 2591 de 1991, la tutela procede «contra toda acción u omisión de las autoridades públicas, que haya violado, viole o amenace violar cualquiera de los derechos de que trata el artículo 2 de este decreto. También procede contra acciones u omisiones de particulares, de conformidad con lo establecido en el Capítulo III de este Decreto. La procedencia de la tutela en ningún caso está sujeta a que la acción de la autoridad o del particular se haya manifestado en un acto jurídico escrito». Los presupuestos esenciales para que proceda la acción de tutela en defensa de la salud son:
a) La Tutela tiene por objeto la protección inmediata de los derechos fundamentales sometidos a violación o amenaza, por lo cual desaparecen todas las posibilidades de prosperidad cuando los hechos planteados por quien demanda protección judicial aluden a situaciones que no comprometen ninguno de tales de derechos ni los ponen en peligro.
b) La salud al no ser fundamental, es indispensable que en el caso concreto, se halle en conexidad con derechos de tal naturaleza.
c) En salud, solo la dolencia que implique daño o amenaza para la vida hace que la acción de tutela sea el procedimiento para que se ampare el derecho.
A parte de los requisitos planteados en el decreto, en el caso de la negación de medicamentos (punto que será ampliado más adelante en el desarrollo de la monografía) la acción de tutela procede cuando: La falta del medicamento o tratamiento excluido por la reglamentación legal o administrativa, amenace los derechos constitucionales fundamentales a la vida o a la integridad personal del interesado; se trate de un medicamento o tratamiento que no pueda ser sustituido por uno de los contemplados en el POS o que, pudiendo sustituirse, el sustituido no obtenga el mismo nivel de efectividad que el excluido del plan, siempre y cuando este nivel de efectividad sea el necesario para proteger el mínimo vital del paciente; que el paciente realmente no pueda sufragar el costo del medicamento o tratamiento requerido, y que no pueda acceder a él por ningún otro sistema o plan de salud; que el medicamento o tratamiento haya sido prescrito por un médico adscrito a la empresa promotora de salud a la cual se halle afiliado el demandante.
También procede cuando por si solo es un derecho fundamental, como es el caso del derecho a la salud de los niños, las personas de la tercera edad, entre otros, o cuando se trata de casos de urgencias, tema que será explicado más adelante.
Consideraciones de la Corte Constitucional acerca de la relación de la acción de tutela con el derecho a la salud
La Corte, en múltiples ocasiones, ha restringido el alcance procesal de la acción de tutela a la protección de los derechos fundamentales, pero en materia de conexidad, se ha referido al derecho a la salud de manera preferencial. En este punto se hará alusión a algunas sentencias de la Corte que resumidamente abarcan el sentir de la Corte respecto a la relación tutela – salud:
«Excepcionalmente ha considerado que los derechos económicos, sociales y culturales, tienen conexidad con pretensiones amparables a través de la acción de tutela. Ello se presenta cuando se comprueba un atentado grave contra la dignidad humana de personas pertenecientes a sectores vulnerables de la población y el Estado, pudiéndolo hacer, ha dejado de concurrir a prestar el apoyo material mínimo sin el cual la persona indefensa sucumbe ante su propia impotencia. En estas situaciones, comprendidas bajo el concepto del mínimo vital, la abstención o la negligencia del Estado se han identificado como la causante de una lesión directa a los derechos fundamentales que amerita la puesta en acción de las garantías constitucionales.
Por fuera del principio a la dignidad humana que origina pretensiones subjetivas a un mínimo vital – que impide la completa cosificación de la persona por causa de su absoluta menesterosidad -, la acción de tutela, en el marco de los servicios y prestaciones a cargo del Estado, puede correctamente enderezarse a exigir el cumplimiento del derecho a la igualdad de oportunidades y al debido proceso, entre otros derechos que pueden violarse con ocasión de la actividad pública desplegada en este campo. En estos eventos, se comprende, la violación del derecho fundamental es autónoma con relación a las exigencias legales que regulan el servicio público.
En el contexto de un servicio estatal ya creado o de una actividad prestacional específica del Estado, puede proceder la acción de tutela cuando quiera que se configuren las causales para ello, ya sea porque no existe medio judicial idóneo y eficaz para corregir el agravio a un derecho fundamental o bien porque aquélla resulta indispensable como mecanismo transitorio con miras a evitar un perjuicio irremediable. La intervención del juez de tutela, en estos casos, opera forzosamente dentro del perímetro demarcado por la ley y las posibilidades financieras del Estado – siempre que la primera se ajuste a la Constitución Política -, vale decir, tiene naturaleza derivada y no es en sí misma originaria. En este sentido, por ejemplo, puede verificarse que la exclusión de una persona de un determinado servicio estatal, previamente regulado por la ley, vulnere la igualdad de oportunidades, o signifique la violación del debido proceso administrativo por haber sido éste pretermitido o simplemente en razón de que el esquema diseñado por la ley quebranta un precepto superior de la Carta.
La defensa y protección de los derechos constitucionales no es idéntica en todos los casos. Derechos para cuya efectividad se precisa del ineludible agotamiento de un trámite democrático y presupuestal, no pueden, en los aspectos íntimamente vinculados con éste, ser objeto de amparo a través de la acción de tutela. Ya se han mencionado los mecanismos judiciales, administrativos y políticos, a los cuales cabe apelar a fin de buscar la protección y promoción de estos derechos. A éstos se agrega la acción de tutela contra sentencias y providencias judiciales que tengan las características de vía de hecho. Si los procedimientos judiciales ordinarios dispuestos por la ley para ventilar asuntos o pretensiones relacionadas con prestaciones a cargo del Estado – por acciones u omisiones arbitrarias de los jueces competentes – se revelan incapaces de ofrecer a los ciudadanos una tutela judicial efectiva, éste será siempre un motivo suficiente para que la acción de tutela pueda ser instaurada (45)».
En la sentencia T 387(46) de 1995 la Corte se pronuncia así:
«No sería justo desconocer en esta oportunidad el beneficio que se ha producido en el país con la consagración de la acción de tutela, considerada como una de las instituciones democráticas más bien concebidas en la Constitución Política de 1991, para la protección inmediata de los derechos fundamentales de los ciudadanos, cuando desde luego ella se utiliza por éstos adecuadamente y se aplica por el juez en la forma debida. Muestra clara de la eficacia positiva de dicha institución es la de que frente a los abusos que frecuentemente se cometen por parte de las autoridades públicas (…) o a través de los mismos particulares en los casos establecidos por el ordenamiento jurídico, pueden los ciudadanos víctimas de atropellos y arbitrariedades, cuando se lesiona gravemente nada menos que el derecho a la salud de una menor, con peligro inminente para su propia vida, acudir a este mecanismo para la protección inmediata de sus derechos fundamentales, decretada por la Corte Constitucional como máxima potestad jurisdiccional en materia de tutelas».
Finalmente, frente a un caso concreto la Corte se manifestó así (47):
«En reiterada jurisprudencia esta corporación ha sostenido que el derecho a la salud no es fundamental y, en principio, no es amparable por vía de tutela. Sin embargo, también ha sostenido que este derecho puede ser objeto de amparo constitucional, cuando su vulneración o amenaza signifique vulneración o amenaza para un derecho constitucional de carácter fundamental, generalmente los derechos a la vida (art. 11 superior) y a la integridad personal (art. 12 ibídem).
A juicio de la Corte, para que proceda la tutela en el caso señalado es necesario que haya certeza sobre el quebrantamiento de derechos fundamentales por la violación o amenaza del derecho a la salud y no una mera hipótesis de ello. Pero esta circunstancia no debe entenderse, tal y como equivocadamente lo supone el a quo en su fallo, en el sentido de que la tutela en estos casos sólo es procedente cuando se está al borde de la negación rotunda de los derechos fundamentales comprometidos; en el caso del derecho a la vida, cuando se está en peligro de muerte exclusivamente y, en el evento del derecho a la integridad personal, única y exclusivamente cuando se está en peligro inminente de perder un miembro o de alteración grave e irreversible de una función; estima la sala que pretender tal cosa sería negar por completo el objetivo médico, que consiste en la recuperación u obtención de la salud, esto último cuando aquélla jamás se ha tenido; y no solamente el objetivo médico, sino también una de las funciones primordiales de la medicina y del sistema de salud colombiano en general, cual es la de prevenir las enfermedades y, ante todo, la muerte.
En oportunidad anterior, esta misma Sala de revisión, en un caso análogo, restó validez a la idea de que la tutela del derecho a la salud sólo es procedente cuando hay peligro de muerte, como lo afirma el a quo equivocadamente. En efecto, la corporación consideró en esa providencia que tal estado debe prevenirse a toda costa. Sobre el tema de la asignación de citas médicas en instituciones de salud, manifestó la Sala que: «no se trata solamente de poder recomendar al usuario hacer uso de los servicios de urgencias cuando se encuentre en «una crisis aguda», lo cual constituye indudablemente un atentado contra la posibilidad de prevenir ese lamentable estado, sino de otorgar citas médicas atendiendo a criterios de evaluación del estado de gravedad o de debilidad de los pacientes y a la posibilidad de agravación de los mismos. Así, no sería raro y menos inconstitucional que los enfermos más graves, aunque hubiesen solicitado atención con posterioridad, fuesen valorados antes que los demás, sin necesidad de que lleguen al filo de la muerte para, no poder, sino tener que entrar por urgencias.»
Tal consideración, aplicada al presente caso, informa sobre la necesidad de tutelar el derecho a la salud, cuando haya certeza sobre la vulneración o amenaza de derechos constitucionales con carácter fundamental en cualquier grado y no solamente cuando la vulneración o amenaza de tales derechos sea muy grave; es decir, no debe esperarse, se repite, a estar al borde de una negación completa de los derechos vinculados con el derecho a la salud, para que su tutela proceda. Es equivocado, entonces, el planteamiento del juez de primera instancia según el cual, como la visión del demandante no está, en peligro de perderse, debe denegarse el amparo constitucional solicitado. Sería tanto como esperar a que un enfermo demuestre que está al borde de la muerte para que el juez de tutela tome cartas en el asunto, cuando lo natural y obvio dentro del campo de la medicina es evitar llegar a tan terrible estado.
Ahora bien, el derecho a la vida no significa una posibilidad simple de existencia, cualquiera que sea, sino, por el contrario, una existencia en condiciones dignas y cuya negación es, precisamente, la prolongación de dolencias físicas, la generación de nuevos malestares y el mantenimiento de un estado de enfermedad, cuando es perfectamente posible mejorarla en aras de obtener una óptima calidad de vida.
Por otra parte, del acervo probatorio del expediente se desprende la demora en la práctica de los exámenes prequirúrgicos y, por ende, de la cirugía solicitada por el demandante, debido al incumplimiento de Caprecom para con las instituciones que le prestan los servicios necesarios para ello, incumplimiento que a juicio de la Sala, en manera alguna puede afectar al demandante y menos teniendo en cuenta los derechos fundamentales a la vida y la integridad personal, los cuales prevalecen sobre los intereses puramente económicos de las entidades prestadoras de tales servicios, en cuya razón es viable afirmar que, en este punto, las instituciones contratistas de Caprecom también tiene que ver con la violación de sus derechos, en tanto que permitieron la prolongación del sufrimiento de Luís Eduardo Sánchez; o por lo menos, faltaron al deber de solidaridad previsto en el artículo 95 de la Constitución.
Contrario al presupuesto del cual partió el juez de instancia, a juicio de la Sala, si bien no había peligro de muerte para el paciente, ni posibilidad de pérdida completa e irreversible de la visión, la verdad es que él lleva bastante tiempo con una molestia en sus ojos, desde el mes de agosto de 1997 cuando se le recomendó la operación, hasta el mes de noviembre del mismo año cuando, cumplidas más de las gestiones necesarias ante Caprecom, decidió iniciar la presente acción de tutela; molestia que hace a tal punto defectuosa su visión que, como lo afirmó su oftalmólogo en la declaración rendida ante el a quo, «el paciente debe ser operado de su ojo derecho en un tiempo no mayor de treinta días y el ojo izquierdo en cuarenta y cinco días a partir de la fecha, dada la gran limitación visual que presenta por las cataratas en ambos ojos», limitación que, según el mismo galeno, altera seriamente sus actividades normales.
¿Qué más violación del derecho a la vida necesita el juez de instancia para conceder la presente tutela? En la segunda acepción del derecho a la vida, es decir, no entendiéndolo como una mera existencia, sino como una existencia digna, tal garantía constitucional fue efectivamente vulnerada con la omisión de Caprecom, pues la cirugía requerida para recobrar la visión normal ha sido retrasada de manera injustificada, a juicio de la Sala, por las razones arriba anotadas; o sea, porque el incumplimiento de Caprecom para con sus contratistas, se repite, fue soportado por el demandante a quien, no obstante, mensualmente se le descuenta cerca de ochenta y seis mil pesos de su pensión por concepto de los servicios que no recibe.
Ahora bien, a juicio de la Corte, la demora en la práctica de los exámenes prequirúrgicos y la cirugía al demandante lo ubica en una situación que le impide desarrollarse como una persona digna y, como los derechos a la vida, la igualdad y el libre desarrollo de la personalidad, entre otras acepciones, implican en un Estado social de derecho, la negación de seudopersonas o subpersonas que puedan vivir sin la posibilidad que otras tienen de desarrollarse plenamente en la sociedad y, peor aún, por simples razones económicas, como en este caso; por lo tanto, la Sala revocará la sentencia de primera instancia, que debió amparar el derecho a la salud invocado, evitando que se continúe vulnerando los derechos fundamentales antes enunciados del demandante (…).»
1.2.7. DEFINICIÓN DEL P.O.S Y PLANES DEL RÉGIMEN CONTRIBUTIVO
Definición de POS
El POS, es el conjunto de servicios de atención en salud y reconocimientos económicos que toda Entidad Promotora de Salud autorizada para operar en el sistema está obligada a garantizar a sus afiliados. Este plan cubre la protección integral de las familias durante la maternidad y en caso de enfermedad general, en las fases de promoción y fomento de la salud y la prevención, diagnóstico, tratamiento y rehabilitación para todas las patologías, según la intensidad de uso y los niveles de atención y complejidad. El POS excluye una serie de prestaciones por considerar que la atención obligatoria debe concentrarse en las necesidades más importantes de la población.
¿Quiénes DEBEN afiliarse a este Régimen?
A este Régimen se deben afiliar las personas que tienen un empleo o poseen capacidad de pago para afiliarse a una Empresa Promotora de Salud (EPS). Igualmente:
- Las trabajadoras del servicio doméstico.
- Las madres comunitarias y su núcleo familiar.
- Los vinculados a un contrato de trabajo que vivan en Colombia, nacionales o extranjeros.
- Los empleadores o patronos.
- Los trabajadores independientes, rentistas o dueños de empresas.
- Los jubilados o pensionados.
- Los servidores públicos y trabajadores oficiales.
¿Quiénes pueden ser beneficiarios?
En primer lugar el núcleo familiar: cónyuge o compañero(a) e hijos; en caso de no tenerlo se puede afiliar a:
- Padres, siempre y cuando no sean pensionados y dependan económicamente. Debe adjuntar una declaración juramentada por el cotizante, en la que conste la dependencia económica, además de fotocopia del documento de identidad de los padres.
- También se pueden afiliar a los hijos menores o con incapacidad permanente de su cónyuge o compañero(a) permanente.
¿Cuáles son los beneficios del Régimen Contributivo?
- Acciones de promoción de la salud y prevención de la enfermedad.
- Diagnóstico, tratamiento y rehabilitación de la enfermedad en sus diferentes niveles de complejidad, incluidas las de alto costo.
- Suministro de medicamentos.
- Atención de urgencias, en cualquier lugar del país.
- Reconocimiento en dinero de un porcentaje del salario base de cotización en caso de incapacidad temporal, derivada de enfermedad general.
- Reconocimiento en tiempo a la madre cotizante por 84 días corridos, y en dinero del 100% del salario base con que cotizó durante los nueve meses de embarazo.
- El esposo o compañero permanente tendrá derecho a cuatro (4) días de licencia remunerada de paternidad, en el caso que sólo el padre esté cotizando al Sistema General de Seguridad Social en Salud. En el evento en que ambos padres estén cotizando al Sistema General de Seguridad Social en Salud, se concederán al padre ocho (8) días hábiles de licencia remunerada de paternidad. Esta licencia remunerada es incompatible con la licencia de calamidad doméstica y en caso de haberse solicitado esta última por el nacimiento del hijo, estos días serán descontados de la licencia remunerada de paternidad. La licencia remunerada de paternidad sólo opera para los hijos nacidos de la cónyuge o de la compañera permanente. En este último caso se requerirán dos (2) años de convivencia.
- Para tener derecho al POS debe estar al día en los aportes mensuales. Pagar oportunamente garantiza acceder a todos los beneficios adquiridos con la afiliación.
¿Cuáles son los derechos del cotizante y de sus beneficiarios?
- Elegir libremente la EPS y la IPS (Institución Prestadora de Servicios de Salud).
- Afiliar a todo el grupo familiar.
- Recibir atención en salud contemplada en el POS.
- Recibir información y orientación cuando lo requiera.
- Trasladarse de EPS después de transcurridos dos años de cotización continua.
- Recibir su carné de afiliación.
- Formar parte de las asociaciones de usuarios, con el fin de velar porque los servicios de salud contenidos en el POS se presten con calidad.
- Recibir buen trato y atención humanizada por parte de los profesionales y demás personal de las IPS y las EPS.
Cuáles son los deberes de los afiliados
- Usar racionalmente los servicios de salud.
- Cuidar su salud y la de su familia.
- Participar en todas las actividades de salud que promueva la EPS-S y EPS.
- Procurar porque en el hogar, el trabajo, durante la recreación y demás actividades el medio ambiente sea saludable.
- Cumplir las citas y las indicaciones que le haga el personal de salud de la IPS donde recibe los servicios.
- Reclamar el carné de afiliación.
- Solicitar SIEMPRE, los servicios de salud en la IPS que seleccionó como puerta de entrada a excepción de las urgencias, caso en el cual puede solicitarlos en la institución más cercana.
- Mantener actualizada la información del núcleo familiar, en caso de cambios de dirección o teléfono, retiros, ingresos económicos, fallecimientos, nacimientos y nuevos beneficiarios.
- Tratar con respeto al personal de salud que realiza la atención.
- Cumplir con los horarios de atención de citas y las normas establecidas por las IPS.
- Realizar los copagos establecidos según la acción de salud que lo requiera.
- Formar parte de las asociaciones de usuarios, grupos de trabajo y veedurías, con el objetivo de fortalecer el sistema y mejorar la calidad en la prestación de los servicios en salud.
Tipos de planes
Plan de Atención Básica en Salud – P.A.B.
Sus contenidos son definidos por el Ministerio de la Protección Social, es de carácter obligatorio y gratuito, dirigido a todos los habitantes del territorio nacional, prestado directamente por el estado y sus entidades territoriales o por particulares mediante contrato con el Estado. Se financia con recursos del situado fiscal destinados al fomento de la salud y prevención de la enfermedad, con los recursos fiscales derivados de los programas nacionales del Ministerio de la Protección Social y con los recursos que para el efecto destinen los departamentos, distritos y municipios.
Plan Obligatorio de Salud del Régimen Contributivo – POS
Sus contenidos incluyen educación, información y fomento de la salud y la prevención, diagnóstico, tratamiento y rehabilitación de la enfermedad en los diferentes niveles de complejidad así como el suministro de medicamentos esenciales en su denominación genérica. Responde con base en el Manual de Intervenciones, actividades y procedimientos (MAPIPOS) y el listado de medicamentos definidos por el Consejo Nacional de Seguridad Social en Salud. Su prestación es con cargo a los recursos reconocidos por el Sistema por concepto de la Unidad de Pago por Capitación – UPC, las cuotas moderadoras y los copagos definidos por el Consejo Nacional de Seguridad Social en Salud.
Plan Obligatorio de Salud del Régimen Subsidiado – POS- S
Su contenido es definido por el Consejo Nacional de Seguridad Social en Salud, y se financia con los recursos que ingresan a la subcuenta de solidaridad del FOSYGA, destinados a subsidios a la demanda, situado fiscal, participación de los municipios en los ingresos corrientes de la nación y demás rentas ordinarias y de destinación específica de conformidad con lo establecido en la ley. Cuando el subsidio es parcial, el afiliado cofinancia dicho POS-S.
Atención en accidentes de tránsito y eventos catastróficos
El Sistema garantiza esta atención con cargo a la aseguradora del vehículo causante del siniestro o al FOSYGA según sea el caso. De igual manera incluye el pago a las IPS por la atención en salud de víctimas de catástrofes naturales, actos terroristas y otros eventos aprobados por el Consejo Nacional de Seguridad Social en Salud, así como las indemnizaciones del caso. Los servicios requeridos y no cubiertos por el SOAT o el FOSYGA en materia de accidentes de tránsito correrán por cuenta de las EPS o ARS (POS) o de las entidades privadas (Planes Adicionales en Salud), según esté afiliado el usuario y así lo elija de manera libre y espontánea.
Atención inicial de Urgencias
Su costo será asumido por la EPS o la ARS a la cual se encuentre afiliada la persona o con cargo al FOSYGA en los eventos relacionados con accidentes de tránsito y eventos catastróficos.
Planes Adicionales en Salud – P.A.S.
Son financiados con cargo a los recursos que cancelen los particulares, diferentes a los de la cotización obligatoria y pueden ser ofrecidos por las Entidades Promotoras de Salud, Entidades Adaptadas, compañías de Medicina Prepagada y Aseguradoras, así:
- Planes de Atención Complementaria en Salud – PAC.
- Planes de Medicina Prepagada – PMP.
- Pólizas de Salud.
Solo podrán celebrarse o renovarse contratos de PAS con personas que se encuentren afiliadas al Régimen Contributivo del Sistema General de Seguridad Social en Salud, ya sea en calidad de cotizantes o beneficiarios. Igualmente las personas que comprueben su afiliación al régimen de excepción al que pertenezcan.
2. URGENCIAS MÉDICAS EN EL RÉGIMEN CONTRIBUTIVO
2.1 DEFINICIÓN DEL TÉRMINO URGENCIA Y OTROS AFINES
Definición del término urgencia
Según la defensoría del pueblo (48) el término urgencia puede ser entendido como: «(…) una alteración en el cuerpo o en la mente que pone en riesgo el bienestar o la vida de una persona y que amerita la atención apremiante de un equipo de salud con el fin de conservar esta y prevenir consecuencias críticas presentes o futuras. Es claro que hay urgencias evidentes, como una herida que sangra, una pérdida de conocimiento, una quemadura, un trauma severo o un dolor intenso que no ponen en duda la necesidad de acudir a un servicio de urgencias (…)».
Y continúa diciendo:
«(…) Sin embargo, hay casos no tan evidentes y no por eso dejan de ser urgencias. Cada persona conoce sus límites de bienestar. Se trata de percepciones individuales que cada quien cree saber cómo manejar. Cuando la persona se siente incapaz de entender lo que le sucede, busca ayuda o recurre al servicio de urgencias. Toda entidad pública o privada que preste servicios de salud de cualquier nivel y que preste servicio de urgencias está obligada a atenderlas en su fase inicial (…)».
Normatividad que lo regula
El servicio de atención de urgencias se encuentra regulado en la Ley 100 de 1993 artículo 168, Decreto 783 de 2000 artículo 12, Resolución 5261 de 1994 artículo 10 y la resolución 2816 de 1998 principalmente. También en los siguientes decretos, acuerdos y resoluciones se encuentran bases que regulan el tema:
- Resolución 0046 de febrero 1 de 1994 del I. S. S., originario del Ministerio de Salud.
- Acuerdo 312 de 2002, artículo 30, parágrafo 2º, el cual establece cuando en el municipio de residencia del paciente no se cuenta con algún servicio requerido, éste podrá ser remitido al municipio más cercano que cuente con él y que los gastos de desplazamiento generados en las remisiones será responsabilidad del paciente, salvo casos de urgencia debidamente certificada o de pacientes internados que requieran atención complementaria; más aún si en esa Seccional no se paga UPC diferencial mayor.
- Artículo 26 del Decreto 770 de 1975 que contiene el reglamento general del I.S.S. sobre enfermedades generales y el servicio a los hijos del asegurado.
- Artículo 52 del Decreto 1298 de 1994.
- Artículos 60 y 61 del decreto 806 de 1998.
- Decreto 1543 de junio 12 de 1997 estableció una serie de normas para el manejo de la infección por VIH/SIDA ITS, que éste a su vez fue reglamentado la Resolución 2095 de 2000 proferida por la Vicepresidencia de la E.P.S. I.S.S. y por la Resolución 0412 de agosto del 2000 del Ministerio de Salud.
- Decreto 1543 del 12 de junio de 1997 en su artículo 31 que obliga a dar Atención Integral a los pacientes enfermos de SIDA.
- Acuerdo 083, modificado por el Acuerdo 228 de 2002 del C.N.S.C.C.
Definición del término urgencia vital
El término «urgencia vital», se viene utilizando indiscriminadamente por aseguradores y prestadores de servicios de salud, pero legalmente este término no existe, menos como mecanismo para negar en algunos casos la atención de urgencia. De acuerdo con el concepto de urgencia, la atención de ella va hasta estabilizar el paciente en sus signos vitales, realizar una impresión diagnóstica y definirle el destino inmediato. Quien define si es una urgencia, es el médico que atiende.
Definición de atención de urgencia y por quien debe ser atendida según la Corte Constitucional
Según la Corte, la atención inicial de urgencias puede ser definida como: «El conjunto de acciones realizadas por un equipo de salud debidamente capacitado y con los recursos materiales necesarios para satisfacer la demanda de atención generada por las urgencias». La Corte se refiere (49) sobre un caso en particular que puede servir de ilustración para lo que piensa esta entidad acerca de quién debe ser el personal idóneo que atienda las urgencias médicas.
«(…) Es claro que la atención inicial de urgencia puede cumplirla un médico general, no especializado en anestesiología. Con mayor razón si se tiene en cuenta el artículo 4º del Decreto 3380 de 1981, cuyo texto es el siguiente:
ART. 4º-Con excepción de los casos de urgencia, el médico podrá excusarse de asistir a un enfermo o interrumpir la prestación de sus servicios por las siguientes causas:
a) Si se comprueba que el caso no corresponde a su especialidad, previo examen general;
b) Que el paciente reciba la atención de otro profesional que excluya la suya sin su previo consentimiento, y
c) Que el enfermo rehúse cumplir las indicaciones prescritas, entendiéndose por éstas, no sólo la formulación de tratamientos sino también los exámenes, juntas médicas, interconsultas y otras indicaciones generales que por su no realización afecten la salud del paciente.
Obsérvese bien que esta norma comienza exceptuando los casos de urgencia, en los cuales el médico no puede excusarse de asistir a un enfermo. De otra parte, es pertinente citar al respecto lo que afirma el ciudadano Ramiro Borja Ávila, en su intervención ante la Corte:
«Dedúcese de lo anterior que tanto desde el punto de vista jurídico como desde la perspectiva médica, la anestesiología es toda una ESPECIALIDAD y que su PRÁCTICA no puede confundirse con la que eventualmente realizan el médico general o el odontólogo cuando aplican anestesia local o regional a sus pacientes dentro de su práctica usual y comúnmente aceptada, que exige muy bajos niveles de insensibilización del paciente. «Naturalmente que si el médico general o el odontólogo para sus tratamientos o intervenciones quirúrgicas MAYORES, aquellas que dejan de ser comunes y corrientes dentro de las prácticas usuales de esos profesionales-, necesitan someter al paciente a altos niveles de pérdida de la conciencia y pretenden «abolir la sensibilidad en una región reducida o extensa del cuerpo y suspender premeditadamente la respiración espontánea y durante largo tiempo, anulando la actividad de los centros respiratorios o el estímulo fisiológico de la respiración, y pretenden bloquear la conexión entre nervios y músculos, y paralizar el cuerpo, e influir así ampliamente sobre funciones vitales, tales como la sensibilidad, la percepción, estado consciente, respiración, circulación, conducción nerviosa y metabolismo», deben buscar al anestesista, porque conforme a lo normado en la disposición acusada, este procedimiento de alta insensibilización, sí constituye práctica de la especialidad de la anestesiología.»
Es evidente, como se ha explicado, que el médico no especializado que atiende inicialmente una urgencia en anestesiología, no está ejerciendo esta especialidad, en el sentido en que a tal ejercicio se refiere el artículo 2º al hablar de «llevar el título de médico especializado en anestesiología» y «ejercer funciones como tal». Además, es claro que cuando el médico general y el odontólogo, dentro de su práctica habitual y ordinaria, aplican anestesia cuya finalidad no es lograr altos niveles de insensibilización, no están ejerciendo la especialidad de la anestesiología, y, por lo mismo, no puede entenderse que el artículo 2o. que se analiza les prohíba tal actividad (…)».
Otros términos afines a las urgencias
Definición de diagnóstico
Aunque el artículo 4º del Decreto 1938 de 1994 fue derogado expresamente por el decreto 806 de 1998 y actualmente no tiene vigencia, el literal 10 del mismo sirve para definir el diagnóstico como «todas aquellas actividades, procedimientos e intervenciones tendientes a demostrar la presencia de la enfermedad, su estado de evolución, sus complicaciones y consecuencias presentes y futuras para el paciente y la comunidad».
Definición de tratamiento
El literal 11 del artículo 4º del Decreto 1938 de 1994 (derogado como se explicó anteriormente) define el tratamiento como «todas aquellas actividades, procedimientos e intervenciones tendientes a modificar, aminorar o hacer desaparecer los efectos inmediatos o mediatos de la enfermedad que alteran el normal funcionamiento laboral, familiar, individual y social del individuo». En estas actividades, procedimientos e intervenciones se cuentan la prevención, diagnóstico, tratamiento y rehabilitación de la enfermedad.
Períodos mínimos de cotización
El artículo 14 literal h de la ley 1122 de 2007 regula este campo en los siguientes términos:
«Artículo 14 literal h: No habrá períodos mínimos de cotización o períodos de carencia superiores a 26 semanas en el Régimen Contributivo. A los afiliados se les contabilizará el tiempo de afiliación en el Régimen Subsidiado o en cualquier EPS del Régimen Contributivo, para efectos de los cálculos de los períodos de carencia»
Patologías de tipo catastrófico
Finalmente, son patologías catastróficas aquellas que representan una alta complejidad técnica en su manejo, alto costo, baja ocurrencia y bajo costo efectividad en su tratamiento. Se consideran dentro de este nivel, los siguientes procedimientos:
- Trasplante renal.
- Diálisis.
- Neurocirugía, sistema nervioso.
- Cirugía cardíaca.
- Reemplazos articulares.
- Manejo del gran quemado.
- Manejo del trauma mayor.
- Manejo de pacientes infectados por el VHI.
- Quimioterapia y radioterapia para el cáncer.
- – Manejo de pacientes en unidad de cuidados intensivos.
- – Tratamiento quirúrgico de enfermedades congénitas.
2. 2 REQUISITOS GENERALES PARA LA ATENCIÓN EN URGENCIAS (50)
En el siguiente aparte de la monografía se hablará sobre los requisitos generales para la atención en urgencias y los derechos que tienen los que acuden a estos servicios, pero enfocado básicamente a la atención inicial de urgencias, ya que los casos específicos como lo son la atención de enfermedades catastróficas o ruinosas, enfermedades de alto costo y suministro de medicamentos y tratamientos se ampliará en los siguientes puntos del escrito:
Personal que tiene derecho al servicio de urgencias
Tienen derecho a los servicios de urgencias todos los habitantes del territorio nacional, entendidos estos como: los afiliados al Sistema General de Seguridad Social en Salud (régimen contributivo, régimen subsidiado y población pobre no asegurada); las personas que pertenecen a los regímenes de excepción como son los miembros de las Fuerzas Militares y de la Policía Nacional, los afiliados al Fondo Nacional de Prestaciones Sociales del Magisterio y los servidores públicos de la Empresa Colombiana de Petróleos -Ecopetrol-, y los pensionados de las mismas y las personas con capacidad de pago que no estén afiliadas a ninguna entidad de aseguramiento.
Requisitos para la atención
El requisito para acceder al servicio de urgencias es necesitarlo. No se requieren contratos, afiliaciones, autorizaciones, ni demostrar capacidad económica. Tan obligatoria es la atención de urgencias que el no tener contrato con la entidad de aseguramiento no es excusa para no atender.
Derechos de los usuarios en el servicio de Urgencias
Si el hospital, clínica o institución a donde se acude no pertenece a la Red de Prestadores de la entidad de aseguramiento, vale decir, no tienen contrato, debe ser atendido en el servicio de urgencias e informar al asegurador dentro de las 24 horas siguientes a su ingreso, para que se conozca el hecho por parte de la EPS o EPS-S y decida si queda en esa institución, o lo remiten a uno que pertenezca a la red de prestadores. Igual pasa en el caso de la población pobre no asegurada que se debe informar a la Dirección de Salud que tiene a su cargo el pago de los servicios de salud del paciente.
Generalidades
- Los usuarios tienen derecho a recibir la atención inicial de urgencias: acciones para estabilizar sus signos vitales y sacarlo del peligro; diagnóstico y definición de la conducta a seguir (remitirlo o dejarlo en la misma institución, según el nivel de esta).
- Un equipo médico entrenado para tal fin, de acuerdo con el nivel de la institución es el encargado de atender las urgencias médicas. La atención debe brindarse siempre, incluso para decirle que el caso no es urgente se requiere valoración médica. En las instituciones donde se ha implementado la clasificación de urgencias (Triage), esta no debe convertirse en una barrera de acceso.
- No existe la urgencia vital. Las negaciones sumarias son una violación a los derechos de los pacientes. Todo caso debe ser atendido por un médico. Si insisten en el rechazo debe solicitarse que pongan por escrito el motivo de la negación. Para estos casos existe un formulario obligatorio de negación de servicios que debe ser proporcionado y firmado por la propia institución de salud. Este formulario debe estar publicado en la cartelera de la Institución.
- El hospital, clínica o institución pública o privada que preste la atención inicial de urgencias está obligado a realizar los trámites en caso de remisión a otra entidad. Esto incluye el contacto y la información a la aseguradora a la que esté afiliado o la remisión a una entidad pública (en el caso de que no tenga seguro) o a instituciones de mayor complejidad, así como la totalidad de los trámites administrativos. Nunca la familia ni el paciente deben encargarse de eso.
- No es necesario firmar pagarés y pagar cuotas moderadoras o copagos para ser atendido en urgencias. En ningún caso la atención inicial de urgencias puede estar condicionada al pago de suma de dinero alguna por parte del usuario del servicio. Cualquier cobro previo es ilegal.
- De conformidad con lo establecido en el decreto 806 de 1998, para la atención inicial de urgencias no puede exigirse el cumplimiento de periodos mínimos de cotización. En consecuencia, el acceso a servicios tales como la internación en Unidad de Cuidados Intensivos o la realización de procedimientos quirúrgicos que se requieran de manera inmediata para estabilizar un paciente en estado crítico deben ser considerados como parte de la atención inicial de urgencias y por tanto no están sujetos a periodos mínimos de cotización y sus costos deberán ser reconocidos por la respectiva EPS o EPS-S.
- Si a pesar de sufrir todo el trámite mencionado hay negación del servicio, debe acudirse a otra entidad, cerciorándose de que la institución que no brindó la atención diligencie el formulario de negación de servicios. Este documento es fundamental para poner la queja ante la Superintendencia Nacional de Salud -Supersalud-, las secretarías de Salud, la Defensoría del Pueblo y, en el caso de las entidades públicas, adicionalmente, a la Procuraduría General de la Nación y a la Personería Distrital o municipal, según el caso.
- Cuando un funcionario administrativo, como es el caso del personal de seguridad, no permite ingresar a la entidad para ser atendido, hay que tener en cuenta que ellos hacen parte de unas empresas de vigilancia, cuya función está limitada estrictamente a evitar que se ingresen objetos o materiales que atenten contra la vida de las personas que allí se encuentran, pero nunca pueden limitar el ingreso de un usuario y mucho menos si es un paciente. Si la situación se presenta, debe tenerse en cuenta que la única persona que puede atender una urgencia es un médico. Lo demás es ilegal.
- La Supersalud expidió la Circular 021 de 2005, mediante la cual se exige a los empleados del sector salud diligenciar el Formato de Negación de Servicios de Salud y Medicamentos, cuando un usuario no sea atendido o no le sean entregados los medicamentos que solicita. En este formato un profesional de la salud debe explicar la razón por la cual no se brinda, en este caso, la atención inicial de urgencias.
- En caso de que se nieguen a diligenciar el formulario, lo aconsejable es redactar una carta, ante dos testigos, en la cual se relaten en detalle los hechos, incluyendo horas, nombre de la institución(es), dependencia(s) y de los funcionarios que intervienen en el caso. Remitir esta carta a la Superintendencia Nacional de Salud, la Defensoría del Pueblo y la Secretaría de Salud.
- En Urgencias no se necesita autorización previa de la entidad aseguradora o quien haga sus veces.
- Toda persona que acuda a los servicios de urgencias sea afiliada al régimen contributivo o subsidiado, manifestará su afiliación mostrando el carné respectivo y el documento de identificación; en el caso del personal pobre no asegurado, igualmente exhibirá el carné respectivo y el documento de identificación. Sin embargo, hay que tener claridad que por este motivo no se puede negar el servicio.
Finalmente, en todos aquellos casos en los que entidades del sistema de seguridad social no cuenten con la infraestructura ni la competencia legal para proveer ciertos servicios, deben informarlo así al afiliado e indicarle qué instituciones están en capacidad de atenderlo.
2. 3 ANÁLISIS JURISPRUDENCIAL
2. 3.1 ATENCIÓN INICIAL DE URGENCIAS
Se preceptúa como un derecho el servicio de atención inicial de urgencias para toda la población y a la vez, como mandato general, su prestación a todas las entidades que presten algún servicio de salud. Visto lo anterior, a continuación se resaltarán los aspectos más importantes sobre este asunto para delimitar con más exactitud el tema:
Pago de los costos por la atención inicial de urgencia
El pago a los hospitales, clínicas o demás instituciones por la atención de una urgencia le corresponde hacerlo a las entidades responsables del afiliado: en el régimen contributivo a las EPS, en el subsidiado a las EPS-S; en el caso de la población pobre no asegurada, a las direcciones territoriales de salud. En los regímenes de excepción, las respectivas entidades responsables de la salud de estas personas. Las urgencias originadas en accidentes de trabajo o de origen laboral son cubiertas por la respectiva Administradora de Riesgos Profesionales (ARP). En cuanto a las urgencias originadas por accidentes de tránsito, la institución que haya prestado los servicios tramitará directamente la cuenta ante la compañía aseguradora que haya expedido la respectiva póliza y/o ante la subcuenta de eventos catastróficos y accidentes de tránsito del Fondo de Solidaridad y Garantía según sea el caso.
La entidad promotora de salud (EPS/EPS-S) y las secretarías de salud, serán las responsables por las diferencias con el monto total si el valor de los servicios prestados supera las coberturas del seguro de accidentes de tránsito y del Fondo de Solidaridad y Garantía. No obstante lo anterior, si la entidad promotora cubre servicios que identifica como derivados de accidentes de tránsito o eventos catastróficos, podrá solicitar el respectivo reembolso ante la aseguradora y/o el Fondo de Solidaridad y Garantía. En el caso de las personas con capacidad de pago y que no se encuentren afiliadas al Sistema General de Seguridad Social en Salud, estará a cargo de la misma persona o de sus familiares o acompañantes.
Normatividad reglamentaria
Variada es la normatividad que reglamenta el servicio de atención inicial de urgencias, entre las más importantes se encuentran:
Según el artículo 168 de la ley 100 de 1993:
«La atención inicial de urgencias debe ser prestada en forma obligatoria por todas las entidades públicas y privadas que presten servicios de salud, a todas las personas, independientemente de la capacidad de pago. Su prestación no requiere contrato ni orden previa».
El decreto reglamentario 806 de 1998 por su parte establece en su artículo 16:
«El sistema general de seguridad social en salud garantiza a todos los habitantes del territorio nacional la atención inicial de urgencias. El costo de los servicios será asumido por la entidad promotora de salud o administradora del régimen subsidiado a la cual se encuentre afiliada la persona o con cargo al FOSYGA en los eventos descritos en el artículo precedente».
El decreto reglamentario 047 de 2000 artículo 12 establece:
«En concordancia con lo establecido en el artículo 41 del Decreto 1406 de 1999, durante los primeros treinta días a partir de la afiliación del trabajador dependiente se cubrirá únicamente la atención inicial de urgencias, es decir, todas aquellas acciones realizadas a una persona con patología de urgencia consistentes en:
a) Las actividades, procedimientos e intervenciones necesarios para la estabilización de sus signos vitales;
b) La realización de un diagnóstico de impresión, y
c) La definición del destino inmediato de la persona con la patología de urgencia tomando como base el nivel de atención y el grado de complejidad de la entidad que realiza la atención inicial de urgencia, al tenor de los principios éticos y las normas que determinan las acciones y el comportamiento del personal de salud. Las autoridades de inspección y vigilancia velarán por el estricto cumplimiento de esta disposición.
En ningún caso se podrá exigir contrato u orden previa para la atención inicial de urgencias. No obstante, conforme las disposiciones legales es deber de las entidades promotoras de salud a efectos de proteger a sus afiliados, velar por la racionalidad y pertinencia de los servicios prestados y garantizar el pago ágil y oportuno a la institución de salud a la cual ingresó el afiliado, expedir las correspondientes autorizaciones, cartas de garantía o documentos equivalentes, esenciales en el proceso de pago de cuentas, sin perjuicio de lo dispuesto en el artículo 1600 del Código Civil. Una vez se estabilice la persona y se defina su destino inmediato, será requisito indispensable para la realización de los siguientes procedimientos la autorización por parte de la entidad promotora de salud.
PAR.-Los trabajadores independientes y sus beneficiarios tendrán derecho a partir de la fecha de su afiliación y pago a los beneficios señalados en el plan obligatorio de salud.»
El acuerdo 049 de 1996 del Consejo Nacional de Seguridad Social en Salud establece en su artículo 2 modificado por el acuerdo 072 de 1997 artículo 3 de la misma entidad:
«La ARS pagará la atención inicial de urgencias a la entidad pública o privada que preste dichos servicios a sus afiliados, aun si ésta no hace parte de su red de prestadores, de acuerdo con lo establecido en el Decreto 2423 de diciembre 31 de 1996».
En cuanto al régimen de reembolsos por atención inicial de urgencias, el decreto reglamentario 1771 de 1994 en su artículo 2 establece:
«Las entidades administradoras de riesgos profesionales deberán rembolsar los costos de la atención inicial de urgencias prestada a sus afiliados, y que tengan origen en un accidente de trabajo o una enfermedad profesional, de conformidad con los artículos 168 y 208 de la Ley 100 de 1993 y sus reglamentos.»
En conclusión, el artículo 168 de la Ley 100 de 1993, reiterado en la ley 1122 de 2007, indica que la atención inicial de urgencias debe ser prestada en forma obligatoria por todas las entidades públicas o privadas que presten servicios de salud, a todas las personas, independientemente de su capacidad de pago, así mismo, establece que su prestación no requiere contrato ni orden previa.
El primer inciso del numeral 4.1 de la Circular Externa 014 de 1995 expedida por la Superintendencia Nacional de Salud, establece que la atención inicial de urgencias debe ser prestada en forma obligatoria por todas las entidades públicas o privadas que presten servicios de salud a todas las personas, independientemente de su capacidad socioeconómica. (Artículo 2 Ley 10 de 1990, artículo 2 Decreto 412 de 1992 y artículo 168 Ley 100 de 1993) y del régimen al cual se encuentre afiliado. No se requiere convenio o autorización previa de la entidad promotora de salud respectiva o de cualquier otra entidad responsable o remisión de profesional médico, o pago de cuotas moderadoras. (Artículo 168 Ley 100 de 1993. Artículo 10 resolución 5261 de 1994 Minsalud). Esta atención, no podrá estar condicionada por garantía alguna de pago posterior, ni afiliación previa al Sistema General de Seguridad Social en Salud.
De igual manera, el artículo 10 de la Resolución 5261 de 1994, señala que la atención de urgencias comprende la organización de recursos humanos, materiales, tecnológicos y financieros de un proceso de cuidados en salud indispensables e inmediatos a personas que presentan una urgencia, en este sentido, todas las entidades o establecimientos públicos o privados que presten servicios de consulta de urgencias, atenderán obligatoriamente estos casos en su fase inicial aún sin convenio o autorización de la EPS.
Así mismo, el artículo 12 del Decreto 783 de 2000 que modifica el artículo 10 del Decreto 047 del mismo año, señala que en ningún caso se podrá exigir contrato u orden previa para la atención inicial de urgencias.
El artículo 67 de la Ley 715 de 2001, indica que la atención inicial de urgencias debe ser prestada en forma obligatoria por todas a las entidades públicas o privadas que presten servicios de salud a todas las personas. Para el pago de los servicios no se requiere contrato u orden previa y el reconocimiento de su costo se efectuará mediante resolución motivada en caso de ser un ente público el pagador. La atención de urgencias en estas condiciones no constituye hecho cumplido para efectos presupuestales y deberá cancelarse máximo en los tres (3) meses siguientes a la radicación de la factura.
Conforme con las disposiciones precitadas, es claro que en el Sistema General de Seguridad Social en Salud, todo prestador de servicios de salud, se encuentra obligado a prestar la atención inicial de urgencias, siendo claro que para el pago de los servicios prestados no se requiere contrato u orden previa, por lo cual, el prestador deberá facturar la prestación de los mismos a la entidad responsable en el Sistema General de Seguridad Social, esto es: si se trata de un afiliado al régimen contributivo su prestación deberá facturarse a la respectiva EPS de afiliación del paciente atendido; si es afiliado al régimen subsidiado su facturación se efectuará a la EPS-S correspondiente y tratándose de la población pobre no cubierta con subsidios, teniendo en cuenta las competencias establecidas en los artículos 43, 44 Y 45 de la Ley 715 de 2001 en materia de prestación de servicios de salud a dicha población, la atención inicial de urgencias se deberá facturar a la entidad territorial (Dirección Departamental; Distrital o Municipal) del lugar donde se encuentre domiciliado o resida el paciente objeto de la atención:
En cuanto a las tarifas para la facturación de la atención inicial de urgencias, deberá estarse a lo dispuesto en el artículo 10 del Decreto 2423 de 1996, modificado por el artículo 10 del Decreto 887 de 2001, en virtud del cual las disposiciones contenidas en el Decreto 2423 de 1996, serán de obligatorio cumplimiento en la atención inicial de urgencias, si no hay acuerdo entre las partes. Por lo tanto, en los demás casos, se entenderá que la atención inicial de urgencias, se facturará de acuerdo con las tarifas acordadas entre el prestador, las administradoras y entes territoriales.
Una vez prestado el servicio obligatorio de Atención inicial de Urgencias, la entidad de salud podrá optar por las siguientes alternativas:
- Continuar con la atención al paciente si obtiene la autorización o si tiene contrato con la entidad a la cual está afiliado el usuario, o si este cubre los gastos del tratamiento siguiente, cuando se trate de una persona con capacidad de pago no afiliada al Sistema.
- Continuar con la atención al paciente si es una entidad pública o privada que tenga contrato con el Estado para el efecto y si se trata de un usuario vinculado al Sistema.
- Remitir el paciente a la institución que le señale la entidad a la cual esté afiliado.
- Remitir el paciente a una institución pública cuando sea un participante vinculado.
- Remitir el paciente a una institución que él o su familia indique cuando sea un usuario que no está afiliado, ni vinculado al Sistema.