Resumen
La neuromielitis óptica de Devic es una enfermedad poco común del sistema nervioso central que afecta principalmente la medula espinal y los nervios ópticos. La presencia de anticuerpo sérico contra la aquaporina 4 altamente especifico la diferencia de la esclerosis múltiple.
La morbilidad y mortalidad es más alta que la esclerosis múltiple y su tratamiento se enfoca en fármacos inmunosupresores. Este reporte describe un caso de paciente de 42 años con amaurosis bilateral súbita junto con debilidad de los miembros superiores e inferiores, parestesias y vómitos en las 2 semanas previas. Las imágenes de resonancia magnética revelaron hiperintensidad de los nervios ópticos bilaterales, área periventricular, región talamica y lesión en la medula espinal que se extendía longitudinalmente. El diagnóstico de neuromielitis óptica de Devic fue confirmado por la seropositividad del anticuerpo. La respuesta a la opción de tratamiento de primera línea fue deficiente, por lo que fue tratada con plasmaferesis terapéutica y rituximab.
Palabras Claves: Neuromielitis óptica, Anticuerpo anti-aquaporina 4, Enfermedad desmielinizante.
Abstract
Devic´s neuromyelitis optica is an uncommon demyelinating disease of the central nervous system that mainly affects the spinal cord and optic nerves. The presence of a highly specific serum autoantibody against aquaporin 4 differentiates it from multiple sclerosis. Morbidity and mortality are higher than in multiple sclerosis and its treatment focuses on immunosuppressive drugs. This report describes a case of 42-year-old woman with sudden bilateral blindness and complaints of bilateral together with upper and lower limbs weakness, paraesthesias and vomiting two weeks before. Magnetic resonance brain images revealed hyperintensity in bilateral optic nerves, periventricular area, thalamic region and a longitudinally extensive spinal cord lesion. Diagnosis of Devic´s neuromyelitis optica was confirmed with seropositivity for antibody. Response to first line treatment option was poor and then she was treated with therapeutic plasmapheresis and rituximab.
Keywords: Neuromyelitis optica; Anti-aquaporin 4 antibodies; Demyelinating disease.
Introducción
La neuromielitis óptica de Devic es una enfermedad severa, idiopática y autoinmune que afecta en forma predominante los nervios ópticos y la medula espinal y comparte muchas características con la esclerosis múltiple (EM) (1). El promedio de aparición de los síntomas es alrededor de los 40 años y su mayor prevalencia es en mujeres. Se desconoce el acontecimiento que provoca la enfermedad; sin embargo, se piensa que se trata de una combinación de susceptibilidad genética y factores ambientales aún no identificados (2). La detección del anticuerpo contra la aquaporina 4 (AQ4) permite el diagnóstico para completar en resto de los criterios clínicos y permite el inicio temprano del tratamiento inmunosupresor. Se presenta un caso de neuromielitis óptica de Devic.
Presentación de Caso
Se trata de paciente femenina de 42 años con pérdida súbita e indolora de la visión, primero del ojo izquierdo y al día siguiente del ojo derecho, asociado con vómitos, fiebre, parestesias y pérdida de la fuerza muscular de miembros inferiores y superiores por dos semanas. La paciente negaba infecciones recientes y antecedentes personales – familiares de enfermedades autoinmunes, alteraciones neurológicas o alergias a cualquier sustancia. También negaba el consumo de alcohol, tabaco o cualquier sustancia ilegal.
El examen ocular demostró neuritis óptica retrobulbar bilateral con disminución severa de la agudeza visual y de percepción de luz, ambas pupilas estaban ligeramente dilatadas con respuesta lenta. El examen del segmento anterior y el fondo del ojo de ambos ojos estaban normales. No se encontró inflamación del disco óptico ni hallazgos sugestivos de enfermedades autoinmunes.
En el examen físico se observó que estaba alerta y orientada, con función normal de los pares craneales, dificultad para la marcha y disminución de la fuerza muscular (2/5) y la sensibilidad en todos los miembros, con ligero aumento del tono en los miembros inferiores, reflejos ligeramente aumentados en los cuatro miembros y reflejo plantar extensor. La sensación al dolor, temperatura y presión estaban disminuidos en todos los miembros y abdomen. Los exámenes de laboratorio (hematología, electrolitos y química) mostraron resultados normales. Las pruebas de funcionalismo tiroideo, hepático, renal estaban dentro de límites normales y las serológicas para hepatitis, sífilis y HIV fueron negativas. Los anticuerpos para enfermedades autoinmunes también fueron negativos.
La resonancia magnética cerebral mostró anomalías difusas de la señal T2 involucrando ambos nervios ópticos, área peri-ventricular y región talámica con enriquecimiento anormal. La medula espinal mostró aumento de la señal T2 desde la C4 hasta C7 (figura 1). Se realizó punción lumbar que no demostró alteraciones, con proteínas y glucosa normal, sin bandas oligoclonales y sin pleocitosis. El cultivo y las pruebas en líquido cefalorraquídeo para citomegalovirus, virus del herpes simple y zoster fueron negativos. Los antígenos para criptococos y toxoplasmosis también fueron negativos. Para la confirmación del diagnóstico se decidió determinar anticuerpos séricos de anti-AQ4 los cuales fueron positivos, realizando el diagnóstico de neuromielitis óptica de Devic.
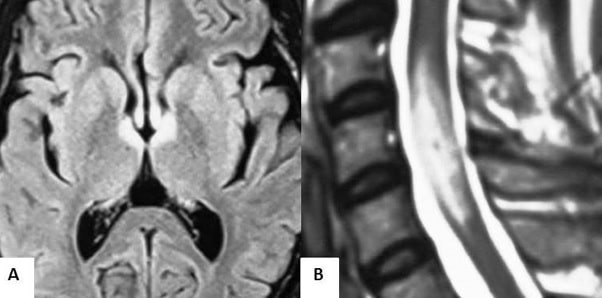
Figura 1. Imágenes de resonancia magnética en secuencia T2. A) Hiperintensidad en ambos nervios ópticos y área periventricular. B) Hiperintensidad central en corte sagital de la medula espinal desde C4 hasta C7.
La paciente fue tratada con corticosteroides presentando mejoría de la coordinación, fuerza muscular y la marcha, pero sin presentar mejoría de los síntomas visuales, por lo que se decidió realizar plasmaferesis terapéutica y rituximab presentando mejoría de la visión pocos días después. Dos meses después la resonancia magnética demostró que las alteraciones estaban casi en completa resolución y los anticuerpos estaban negativos y se ha mantenido asintomática por un año después del tratamiento.
Discusión
Los criterios para el diagnóstico neuromielitis óptica de Devic son mielitis longitudinal extensa y neuritis óptica. El resto de los criterios diagnósticos se muestran en la tabla 1 (3). Los casos más severos se presentan como amaurosis temporal, asociada con neuritis óptica o retro-bulbar, ocasionalmente permanente, que puede ser uni o bilateral y ocurrir antes o después de la mielitis. Esta última se presenta con grados variables de debilidad muscular o parálisis de los miembros superiores y/o inferiores, disfunción vesical o intestinal y en el caso de afección al encéfalo, paro respiratorio neurogénico. Estos hallazgos clínicos pueden ocurrir simultáneamente o separados por años. Más del 90% de los pacientes tienen recaídas recurrentes (4).
Tabla 1. Criterios Diagnósticos

La tomografía axial computarizada no es útil en el diagnóstico de esta enfermedad, aunque ante un primer evento clínico podría ayudar a descartar otras entidades. Las imágenes de resonancia magnética cerebral no muestran alteraciones en los estadios iniciales, pero posteriormente se pueden observar alteraciones de la sustancia blanca, que son mayores, en menor número y de límites menos definidos comparados con las lesiones de la EM. No existen alteraciones en la sustancia gris. En la medula espinal, el hallazgo característico es lesiones hiper-intensas de localización central con extensión longitudinal de por lo menos tres secciones vertebrales continuas (5).
Los anticuerpos anti-AQ4 son útiles para confirmar el diagnóstico debido a su alta especificidad (91%) y sensibilidad (73%) (6). Su blanco (AQ4) es una proteína de la bomba de agua que tiene un papel vital en la homeostasis celular presente en la membrana plasmática de los astrocitos (6,7). La patogenia del cuadro clínico es desconocida, pero se considera que puede iniciar un mecanismo citotóxico dependiente del complemento que dirige a macrófagos a los sitios perivasculares donde se unen, ya sea por vía del receptor de complemento o inmunoglobulina/receptor de Fc. Estos macrófagos activados, junto con eosinófilos y neutrófilos, generan citocinas, proteasas y radicales libres que contribuyen al daño vascular y del parénquima, dando como resultado un daño no selectivo de la sustancia blanca, llevando a muerte de los oligodendrocitos, perdida de la mielina y muerte neuronal (2). La distribución de las áreas ricas en AQ4 en el sistema nervioso central (parte central de la medula espinal, hipotálamo, área peri-ventricular y peri-acueductal) es compatible con las lesiones observadas en la neuromielitis óptica de Devic (8). No está claro si el anticuerpo es un simple biomarcador o el causante del daño. Las altas concentraciones de anticuerpos están asociadas con la amaurosis y con la extensión de las lesiones espinales (4).
Es importante diferenciarlo de la EM (una enfermedad autoinmune mediada por las células T CD4+) debido a que la neuromielitis óptica de Devic (mediada por factores humorales) es más severa y su tratamiento es diferente (1). El análisis de líquido cefalorraquídeo no define el diagnóstico, pero es útil para descartar otras enfermedades. Por ejemplo, las bandas oligoclonales se observan en 86%-90% de los casos de EM y solo en 20%-30% de los casos de neuromielitis óptica de Devic (2). El diagnóstico en este caso se basó en hallazgos clínicos de un primer episodio de neuritis óptica y presencia de mielitis en la medula espinal que se extendía más allá de tres segmentos vertebrales, junto con la ausencia de bandas oliogoclonales y anticuerpos séricos de anti-AQ4 positivos. Otros diagnósticos diferenciales que deben considerarse incluyen encefalomielitis diseminada, linfoma, herpes Zoster, lupus eritematoso sistémico y síndrome de Sjögren (1).
Por su relativa rareza, existe escasa información sobre el tratamiento de elección para esta entidad que derive de ensayos clínicos aleatorios y controlados. El objetivo del tratamiento incluye revertir los síntomas y evitar las recaídas. La metilprednisolona es el tratamiento de primera línea (30 mg/Kg/día por 4 días consecutivos, dosis máxima 1 g/día). Luego de la mejoría se puede usar prednisolona oral para evitar las complicaciones y recurrencias (3). Si existe un síndrome clínico severo o la respuesta no es satisfactoria se pueden utilizar inmunoglobulina endovenosa o plasmaferesis, aunque los efectos de esta última no son consistentes y no debe ser utilizada en forma exclusiva (9). En el control de la producción de anticuerpos, la azatioprina puede utilizarse durante la fase de remisión, a menudo en combinación con prednisona (1). El rituximab (un anticuerpo monoclonal con acción selectiva de supresión de células B) puede también ser utilizado cuando no están disponibles otros tratamientos (10).
Conclusión
Aunque el diagnóstico de neuromielitis óptica de Devic puede ser difícil, en especial en un primer episodio clínico aislado, su correcta identificación es crucial para el manejo eficaz. El tratamiento inmunosupresor agresivo, rápido y temprano es esencial. Los casos con neuritis óptica bilateral simultánea o en rápida sucesión, junto con mielitis longitudinal extensa deben ser evaluados minuciosamente.
Referencias
- Hsu CL, Iwanowski P, Hsu CH, Kozubski W. Genetic diseases mimicking multiple sclerosis. Postgrad Med. 2021;133(7):728-749. doi: 10.1080/00325481.2021.1945898.
- Crout TM, Parks LP, Majithia V. Neuromyelitis Optica (Devic’s Syndrome): an Appraisal. Curr Rheumatol Rep. 2016;18(8):54. doi: 10.1007/s11926-016-0599-3.
- Negrotto L, Correale J. Evolution of multiple sclerosis prevalence and phenotype in Latin America. Mult Scler Relat Disord. 2018;22:97-102. doi: 10.1016/j.msard.2018.03.014.
- Ciron J, Colin O, Rosier MP, Lapeyrie S, Biotti D, Brassat D, Neau JP. Neuromyelitis optica spectrum disorder mimicking extensive leukodystrophy. Mult Scler. 2018;24(9):1256-1258. doi: 10.1177/1352458517743092.
- Kranz PG, Amrhein TJ. Imaging Approach to Myelopathy: Acute, Subacute, and Chronic. Radiol Clin North Am. 2019;57(2):257-279. doi: 10.1016/j.rcl.2018.09.006.
- Zhang Z, Zhou H, Liu X, Liu L, Shu S, Fang F. Identification of the clinical and neuroimaging characteristics in children with neuromyelitis optica spectrum disorders: a case series. Transl Pediatr. 2021;10(10):2459-2466. doi: 10.21037/tp-21-370.
- Mader S, Gredler V, Schanda K, Rostasy K, Dujmovic I, Pfaller K, Lutterotti A, Jarius S, Di Pauli F, Kuenz B, Ehling R, Hegen H, Deisenhammer F, Aboul-Enein F, Storch MK, Koson P, Drulovic J, Kristoferitsch W, Berger T, Reindl M. Complement activating antibodies to myelin oligodendrocyte glycoprotein in neuromyelitis optica and related disorders. J Neuroinflammation. 2011;8:184. doi: 10.1186/1742-2094-8-184.
- Li Y, Sethi SK, Zhang C, Miao Y, Yerramsetty KK, Palutla VK, Gharabaghi S, Wang C, He N, Cheng J, Yan F, Haacke EM. Iron Content in Deep Gray Matter as a Function of Age Using Quantitative Susceptibility Mapping: A Multicenter Study. Front Neurosci. 2021;14:607705. doi: 10.3389/fnins.2020.607705.
- Huang TL, Lin KH, Wang JK, Tsai RK. Treatment strategies for neuromyelitis optica. Ci Ji Yi Xue Za Zhi. 2018;30(4):204-208. doi: 10.4103/tcmj.tcmj_102_18.
- Wang Y, Chang H, Zhang X, Yin L. Efficacy of rituximab in the treatment of neuromyelitis optica spectrum disorders: An update systematic review and meta -analysis. Mult Scler Relat Disord. 2021;50:102843. doi: 10.1016/j.msard.2021.102843.